Hripcsak G, Suchard MA, Shea S, et al.
Comparison of Cardiovascular and Safety Outcomes of Chlorthalidone vs Hydrochlorothiazide to Treat Hypertension
[published online ahead of print, 2020 Feb 17]. JAMA Intern Med. 2020;180(4):542‐551. doi:10.1001/jamainternmed.2019.7454論文→Shaperで原文を整える→DeepLに翻訳させる
この作業だけをして、翻訳を載せています。そのため、ニュアンスがおかしい翻訳になることがあります(体感的にはDeepL翻訳の精度は高いのでチンプンカンプンな文章になることは少ないと思っています)。
重要性
現在、高血圧の治療に好ましいチアジド系利尿薬としてクロルタリドンが推奨されているが、リスクとベネフィットを直接比較した試験はない。
目的
本研究は、2001年1月から2018年12月までのデータベースを対象に、大規模な傾向スコアの層別化、ネガティブコントロールおよび合成ポジティブコントロールの較正を行った大規模エビデンス生成・評価ネットワーク(LEGEND)観察的比較コホート研究である。
2つの行政請求データベースと1つの電子カルテコレクションに基づいて、米国で降圧剤単剤治療を初めて受けた患者の外来および入院患者のケアエピソードを分析した。分析は2018年6月に開始した。
Exposures(暴露因子)
クロルタリドンとヒドロクロロチアジド。
主要アウトカムと測定
主要アウトカムは、急性心筋梗塞、心不全による入院、虚血性または出血性脳卒中、および最初の3つのアウトカムと心臓突然死を含む複合心血管系疾患アウトカムであった。51の安全性アウトカムが測定された。
結果
730 225人(平均年齢[SD]51.5[13.3]歳、女性450 100人[61.6%])のうち、クロルタリドンが調剤または処方された36 918人で149件の複合転帰イベントがあり、ヒドロクロロチアジドが調剤または処方された693 337人で3089件の複合転帰イベントがあった。
心筋梗塞、入院心不全、脳卒中の関連リスクには有意差は認められず、複合心血管系アウトカムの較正されたハザード比はクロルタリドンがヒドロクロロチアジドと比較して1.00であった(95%CI、0.85~1.17)。
クロルタリドンは、低カリウム血症(ハザード比[HR]、2.72;95%CI、2.38~3.12)、低ナトリウム血症(HR、1.31;95%CI、1.16~1.47)、急性腎不全(HR、1.37;95%CI、1.15~1.63)、慢性腎臓病(HR、1.24;95%CI、1.09~1.42)の有意に高いリスクと関連していた。
また、2型糖尿病(HR、1.21;95%CI、1.12~1.30)の有意に高いリスクと関連していた。
クロルタリドンは、診断された異常体重増加の有意に低いリスクと関連していた(HR、0.73;95%CI、0.61~0.86)。
結論と関連性
この研究では、クロルタリドンの使用はヒドロクロロチアジドと比較して有意な心血管系の有益性とは関連していないが、一方で腎および電解質異常のリスクが高いことが明らかになった。これらの所見は,初診時の高血圧治療においてクロルタリドン vs ヒドロクロロチアジドを好んで使用するという現在の推奨を支持するものではないことが明らかになった.我々は高度な方法、感度解析、診断法を用いたが、残留交絡の可能性や観察期間の長さが限られていることを考えると、さらなる研究が必要である。
類似記事
- Chlorthalidone versus hydrochlorothiazide for the treatment of hypertension in older adults: a population-based cohort study.Dhalla IA, Gomes T, Yao Z, Nagge J, Persaud N, Hellings C, Mamdani MM, Juurlink DN.Ann Intern Med. 2013 Mar 19;158(6):447-55. doi: 10.7326/0003-4819-158-6-201303190-00004.PMID: 23552325
- Blood pressure-lowering efficacy of monotherapy with thiazide diuretics for primary hypertension.Musini VM, Nazer M, Bassett K, Wright JM.Cochrane Database Syst Rev. 2014 May 29;(5):CD003824. doi: 10.1002/14651858.CD003824.pub2.PMID: 24869750 Review.
- Thiazide and loop diuretics.Sica DA, Carter B, Cushman W, Hamm L.J Clin Hypertens (Greenwich). 2011 Sep;13(9):639-43. doi: 10.1111/j.1751-7176.2011.00512.x. Epub 2011 Jul 27.PMID: 21896142 Review.
- Outcomes in hypertensive black and nonblack patients treated with chlorthalidone, amlodipine, and lisinopril.Wright JT Jr, Dunn JK, Cutler JA, Davis BR, Cushman WC, Ford CE, Haywood LJ, Leenen FH, Margolis KL, Papademetriou V, Probstfield JL, Whelton PK, Habib GB; ALLHAT Collaborative Research Group.JAMA. 2005 Apr 6;293(13):1595-608. doi: 10.1001/jama.293.13.1595.PMID: 15811979
- Association of 3 Different Antihypertensive Medications With Hip and Pelvic Fracture Risk in Older Adults: Secondary Analysis of a Randomized Clinical Trial.Puttnam R, Davis BR, Pressel SL, Whelton PK, Cushman WC, Louis GT, Margolis KL, Oparil S, Williamson J, Ghosh A, Einhorn PT, Barzilay JI; Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT) Collaborative Research Group.JAMA Intern Med. 2017 Jan 1;177(1):67-76. doi: 10.1001/jamainternmed.2016.6821.PMID: 27893045 Clinical Trial.
References
- Whelton PK, Carey RM, Aronow WS, et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: executive summary: a report of the American College of Cardiology/American Heart Association Task force on clinical practice guidelines. Hypertension. 2018;71(6):1269-1324. doi:10.1161/HYP.0000000000000066 – DOI – PubMed
- Lederle FA, Cushman WC, Ferguson RE, Brophy MT, Fiore Md LD. Chlorthalidone Versus hydrochlorothiazide: a new kind of Veterans Affairs cooperative study. Ann Intern Med. 2016;165(9):663-664. doi:10.7326/M16-1208 – DOI – PubMed
- Olde Engberink RH, Frenkel WJ, van den Bogaard B, Brewster LM, Vogt L, van den Born BJ. Effects of thiazide-type and thiazide-like diuretics on cardiovascular events and mortality: systematic review and meta-analysis. Hypertension. 2015;65(5):1033-1040. doi:10.1161/HYPERTENSIONAHA.114.05122 – DOI – PubMed
- Roush GC, Holford TR, Guddati AK. Chlorthalidone compared with hydrochlorothiazide in reducing cardiovascular events: systematic review and network meta-analyses. Hypertension. 2012;59(6):1110-1117. doi:10.1161/HYPERTENSIONAHA.112.191106 – DOI – PubMed
- Dhalla IA, Gomes T, Yao Z, et al. Chlorthalidone versus hydrochlorothiazide for the treatment of hypertension in older adults: a population-based cohort study. Ann Intern Med. 2013;158(6):447-455. doi:10.7326/0003-4819-158-6-201303190-00004 – DOI – PubMed
- Ernst ME, Carter BL, Goerdt CJ, et al. Comparative antihypertensive effects of hydrochlorothiazide and chlorthalidone on ambulatory and office blood pressure. Hypertension. 2006;47(3):352-358. doi:10.1161/01.HYP.0000203309.07140.d3 – DOI – PubMed
- Bakris GL, Sica D, White WB, et al. Antihypertensive efficacy of hydrochlorothiazide vs chlorthalidone combined with azilsartan medoxomil. Am J Med. 2012;125(12):1229.e1-1229.e10. doi:10.1016/j.amjmed.2012.05.023 – DOI – PubMed
- Tian Y, Schuemie MJ, Suchard MA. Evaluating large-scale propensity score performance through real-world and synthetic data experiments. Int J Epidemiol. 2018;47(6):2005-2014. doi:10.1093/ije/dyy120 – DOI – PMC – PubMed
- Schuemie MJ, Hripcsak G, Ryan PB, Madigan D, Suchard MA. Empirical confidence interval calibration for population-level effect estimation studies in observational healthcare data. Proc Natl Acad Sci USA. 2018;115(11):2571-2577. doi:10.1073/pnas.1708282114 – DOI – PMC – PubMed
- Lipsitch M, Tchetgen E, Cohen T. Negative controls: a tool for detecting confounding and bias in observational studies. Epidemiology. 2010;21(3):383-388. doi:10.1097/EDE.0b013e3181d61eeb – DOI – PMC – PubMed
- Schuemie MJ, Ryan PB, Hripcsak G, Madigan D, Suchard MA. Improving reproducibility by using high-throughput observational studies with empirical calibration. Philos Trans A Math Phys Eng Sci. 2018;376(2128):20170356. doi:10.1098/rsta.2017.0356 – DOI – PMC – PubMed
- Hripcsak G, Duke JD, Shah NH, et al. Observational Health Data Sciences and Informatics (OHDSI): opportunities for observational researchers. Stud Health Technol Inform. 2015;216:574-578. – PMC – PubMed
- Suchard MA, Schuemie MJ, Krumholz HM, et al. Comprehensive comparative effectiveness and safety of first-line antihypertensive drug classes: a systematic, multinational, large-scale analysis. Lancet. 2019;394(10211):1816-1826. doi:10.1016/S0140-6736(19)32317-7 – DOI – PMC – PubMed
- Ryan PB, Schuemie MJ, Gruber S, Zorych I, Madigan D. Empirical performance of a new user cohort method: lessons for developing a risk identification and analysis system. Drug Saf. 2013;36(suppl 1):S59-S72. doi:10.1007/s40264-013-0099-6 – DOI – PubMed
- Overhage JM, Ryan PB, Reich CG, Hartzema AG, Stang PE. Validation of a common data model for active safety surveillance research. J Am Med Inform Assoc. 2012;19(1):54-60. doi:10.1136/amiajnl-2011-000376 – DOI – PMC – PubMed
- Hernán MA, Robins JM. Using big data to emulate a target trial when a randomized trial is not available. Am J Epidemiol. 2016;183(8):758-764. doi:10.1093/aje/kwv254 – DOI – PMC – PubMed
- Charlson M, Szatrowski TP, Peterson J, Gold J. Validation of a combined comorbidity index. J Clin Epidemiol. 1994;47(11):1245-1251. doi:10.1016/0895-4356(94)90129-5 – DOI – PubMed
- GitHub. OHDSI/CohortMethod: New-user cohort method with large scale propensity and outcome models. https://github.com/OHDSI/CohortMethod. Accessed January 13, 2020.
- Suchard MA, Simpson SE, Zorych I, Ryan P, Madigan D. Massive parallelization of serial inference algorithms for a complex generalized linear model. ACM Trans Model Comput Simul. 2013;23(1):10. doi:10.1145/2414416.2414791 – DOI – PMC – PubMed
- Rosenbaum PR, Rubin DB. The central role of the propensity score in observational studies for causal effects. Biometrika. 1983;70:41-55. doi:10.1093/biomet/70.1.41 – DOI
- Walker AM, Patrick AR, Lauer MS, et al. A tool for assessing the feasibility of comparative effectiveness research. Comp Effectiveness Res. 2013;3:11-20. doi:10.2147/CER.S40357 – DOI
- Voss EA, Boyce RD, Ryan PB, van der Lei J, Rijnbeek PR, Schuemie MJ. Accuracy of an automated knowledge base for identifying drug adverse reactions. J Biomed Inform. 2017;66:72-81. doi:10.1016/j.jbi.2016.12.005 – DOI – PMC – PubMed
- Thomopoulos C, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension: 4: effects of various classes of antihypertensive drugs–overview and meta-analyses. J Hypertens. 2015;33(2):195-211. doi:10.1097/HJH.0000000000000447 – DOI – PubMed
- Williams B, Mancia G, Spiering W, et al. ; Task Force Members . 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension. J Hypertens. 2018;36(10):1953-2041. doi:10.1097/HJH.0000000000001940 – DOI – PubMed
- Dorsch MP, Gillespie BW, Erickson SR, Bleske BE, Weder AB. Chlorthalidone reduces cardiovascular events compared with hydrochlorothiazide: a retrospective cohort analysis. Hypertension. 2011;57(4):689-694. doi:10.1161/HYPERTENSIONAHA.110.161505 – DOI – PubMed
- Jansen JP, Fleurence R, Devine B, et al. Interpreting indirect treatment comparisons and network meta-analysis for health-care decision making: report of the ISPOR Task Force on Indirect Treatment Comparisons Good Research Practices: part 1. Value Health. 2011;14(4):417-428. doi:10.1016/j.jval.2011.04.002 – DOI – PubMed
- Carter BL, Ernst ME, Cohen JD. Hydrochlorothiazide versus chlorthalidone: evidence supporting their interchangeability. Hypertension. 2004;43(1):4-9. doi:10.1161/01.HYP.0000103632.19915.0E – DOI – PubMed
- Peterzan MA, Hardy R, Chaturvedi N, Hughes AD. Meta-analysis of dose-response relationships for hydrochlorothiazide, chlorthalidone, and bendroflumethiazide on blood pressure, serum potassium, and urate. Hypertension. 2012;59(6):1104-1109. doi:10.1161/HYPERTENSIONAHA.111.190637 – DOI – PMC – PubMed
- Ernst ME, Carter BL, Zheng S, Grimm RH Jr. Meta-analysis of dose-response characteristics of hydrochlorothiazide and chlorthalidone: effects on systolic blood pressure and potassium. Am J Hypertens. 2010;23(4):440-446. doi:10.1038/ajh.2010.1 – DOI – PubMed
- Ernst ME, Neaton JD, Grimm RH Jr, et al. ; Multiple Risk Factor Intervention Trial Research Group . Long-term effects of chlorthalidone versus hydrochlorothiazide on electrocardiographic left ventricular hypertrophy in the multiple risk factor intervention trial. Hypertension. 2011;58(6):1001-1007. doi:10.1161/HYPERTENSIONAHA.111.181248 – DOI – PMC – PubMed
チェック項目(観察研究)
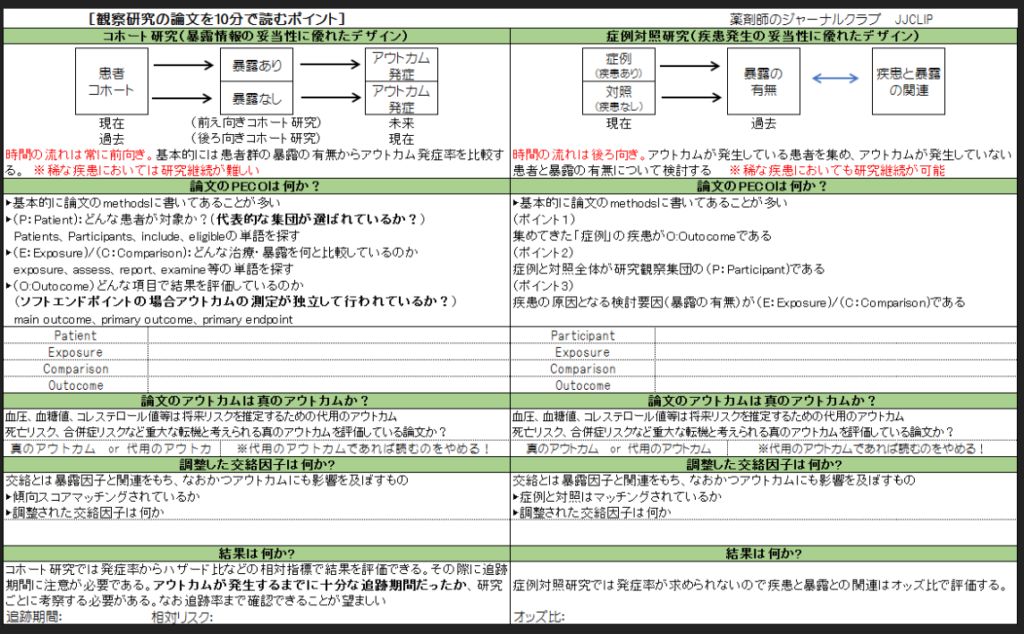
研究デザイン
コホート研究である。
本文にa retrospective, observational, comparative cohort designと記載あり。
論文のPECO
- P: クロルタリドンまたはヒドロクロロチアジドによる降圧治療を開始したすべての患者730 225人(平均年齢[SD]51.5[13.3]歳、女性450 100人[61.6%])
(高血圧の既往診断または同時診断を受けた患者のみを含め、いずれかの薬剤への最初の曝露が観察された時点を指標時間と定義。クロルタリドンまたはヒドロクロロチアジドを開始してから7日以内に別の高血圧治療を開始した患者を除外。) - E: クロルタリドン投与
- C: ヒドロクロロチアジド投与
- O:主要アウトカムは、急性心筋梗塞、心不全、虚血性または出血性脳卒中による入院、および最初の3つのアウトカムと心臓突然死を含む複合心血管疾患アウトカム。
安全性アウトカム51項目には、低カリウム血症や低ナトリウム血症などの電解質障害、急性・慢性腎臓病、痛風などが含まれた。
論文のアウトカムは真のアウトカムか?
真のアウトカムである
調整した交絡因子は?
- 傾向スコアマッチングで交絡制御したと記載あり
結果
心筋梗塞、入院心不全、脳卒中の関連リスクには有意差は認められず、複合心血管系アウトカムの較正されたハザード比はクロルタリドンがヒドロクロロチアジドと比較して1.00であった(95%CI、0.85~1.17)
クロルタリドンは、低カリウム血症(ハザード比[HR]、2.72;95%CI、2.38~3.12)、低ナトリウム血症(HR、1.31;95%CI、1.16~1.47)、急性腎不全(HR、1.37;95%CI、1.15~1.63)、慢性腎臓病(HR、1.24;95%CI、1.09~1.42)の有意に高いリスクと関連していた。
また、2型糖尿病(HR、1.21;95%CI、1.12~1.30)の有意に高いリスクと関連していた。
クロルタリドンは、診断された異常体重増加の有意に低いリスクと関連していた(HR、0.73;95%CI、0.61~0.86)。
感想
日本ではクロルタリドンが販売中止になり、ヒドロクロロチアジドは合剤などに多く含まれているのでこの結果は朗報かと思われる。
そうは言っても、ALLHAT試験の結果でクロルタリドンの治療効果はインパクトがあったし、コクランレビュー(Cochrane Database Syst Rev. 2014 May 29;5:CD003824)の結果で降圧作用がヒドロクロロチアジドより優れていると言われたりしています。
よって本試験結果で感じるのは、ヒドロクロロチアジドもけっこう頑張るやん!ってことかなぁといったところでしょうか。
最後にオススメ書籍の紹介